دکتر محمدتقی فرزادفرد
فلوشیپ فوق تخصصی تشنج و صرع
تقسیمبندی تفصیلی استانداردهای اصطلاحات EEG مراقبتهای ویژه ACNS: نسخه 2021
۱. مقدمه
مقدمه به زمینه تاریخی و فرآیند توسعه استانداردهای اصطلاحات ACNS برای الگوهای پریودیک و ریتمیک EEG در بیماران تحت مراقبت ویژه میپردازد. این کار در اوایل دهه 2000 آغاز شد (در متن OCR بهاشتباه "اوایل 2016" ذکر شده، که احتمالاً خطای تایپی است). کمیتهای از ACNS برای استانداردسازی اصطلاحات بهمنظور تسهیل تحقیقات در زمینه EEG مراقبتهای ویژه تشکیل شد.
پیشنهاد اولیه در سال 2005 منتشر شد و پس از چندین دور آزمایش قابلیت اطمینان بینارزیابها و بازنگریها، در سال 2013 بهعنوان راهنمای ACNS نهایی شد. نسخه 2012 توافق بینارزیاب بالایی برای اکثر اصطلاحات نشان داد، با توافق قابلتوجه برای اصلاحکنندههایی مانند "F" (فعالیت سریع، 60%) و "R" (فعالیت ریتمیک، 67%).
بااینحال، توافق برای مورفولوژی (38%) متوسط و برای تکامل (2%) پایین بود، که احتمالاً به دلیل نمونههای کوتاه EEG است. این قابلیت اطمینان بالا، مناسب بودن این اصطلاحات را برای تحقیقات چندمرکزی تأیید میکند و امکان توصیف و تحلیل منسجم الگوهای EEG مراقبتهای ویژه را در مؤسسات مختلف فراهم میآورد.
۲. پایگاه داده و کنسرسیوم تحقیقاتی
ایجاد یک پایگاه داده آزاد توسط کنسرسیوم تحقیقاتی نظارت EEG مراقبتهای ویژه (CEMRC) پیشرفت مهمی در کاربرد اصطلاحات ACNS بود. این پایگاه داده، که بهعنوان پایگاه داده "critical-care-eeg-monitoring-research-consortium-cemeric" شناخته میشود، اصطلاحات استاندارد را شامل شده و از مراقبتهای بالینی معمول و تحقیقات چندمرکزی پشتیبانی میکند.
این پایگاه داده با ارائه بستری متمرکز برای دادههای EEG، امکان انجام مطالعات گسترده در مورد اهمیت بالینی الگوهای EEG در بیماران تحت مراقبت ویژه را تقویت میکند. دسترسی آزاد این پایگاه داده همکاری را ترویج داده و از کاربرد منسجم اصطلاحات در مراکز مختلف اطمینان میدهد، که قابلیت اطمینان نتایج تحقیقاتی را بهبود میبخشد.
۳. پسزمینه EEG
این بخش ویژگیهای پسزمینه EEG را که برای تفسیر الگوهای EEG در بیماران تحت مراقبت ویژه حیاتی هستند، توصیف میکند. پسزمینه زمینهای برای شناسایی الگوهای غیرطبیعی و ارزیابی عملکرد مغز فراهم میکند. اصطلاحات، ویژگیهای پسزمینه را بر اساس تقارن، فرکانس، پیوستگی و سایر ویژگیها دستهبندی میکند، هر یک با تعریفهای خاص برای اطمینان از گزارشدهی استاندارد.
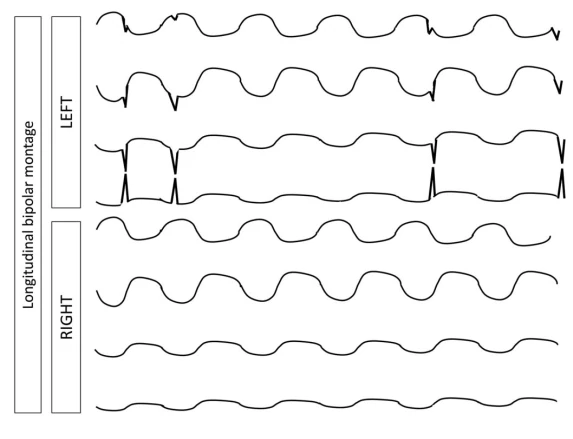
۳.۱ تقارن
توجه: ویژگیهای نامتقارن در بخشهای بعدی (A2–A10) برای هر نیمکره بهصورت جداگانه توصیف میشوند.
۳.۲ فرکانس غالب پسزمینه
توجه: اگر چندین باند فرکانسی بهطور برابر غالب باشند، هر یک گزارش میشود تا توصیف جامعی ارائه شود.
۳.۳ ریتم غالب خلفی ("آلفا")
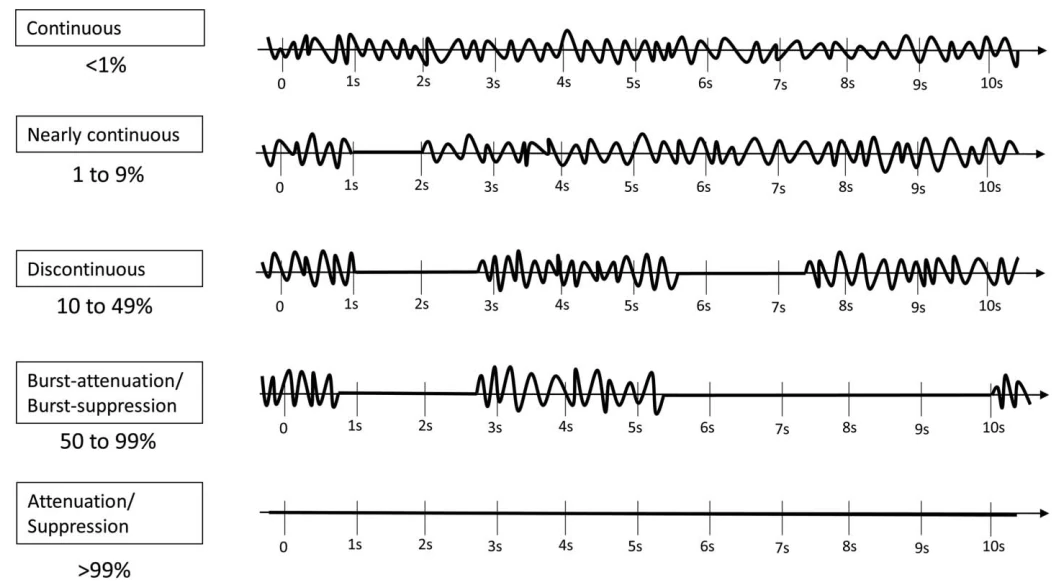
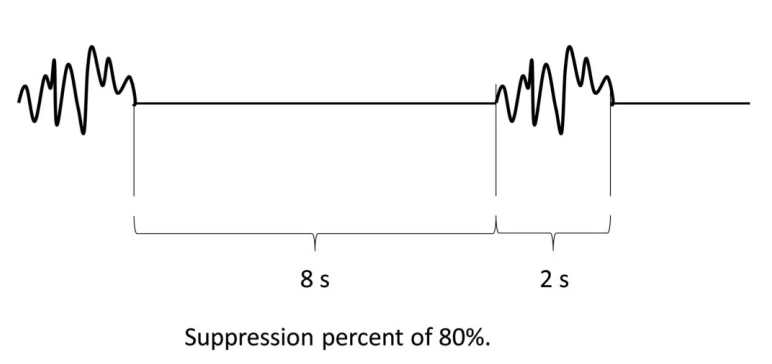
۳.۴ پیوستگی
توجه: کاهش (≥10 میکروولت اما <50% پسزمینه با ولتاژ بالاتر) و suppression (<10 میکروولت) نسبت به پسزمینه با ولتاژ بالاتر تعریف میشوند.
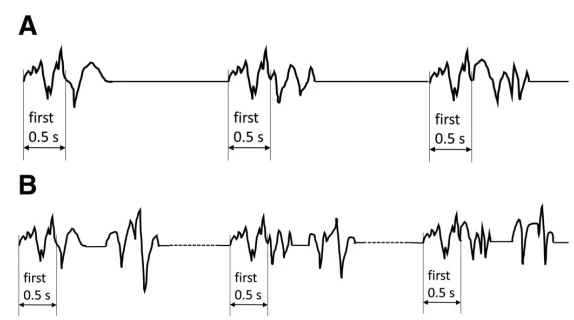
۳.۵ گرادیان قدامی-خلفی (AP)
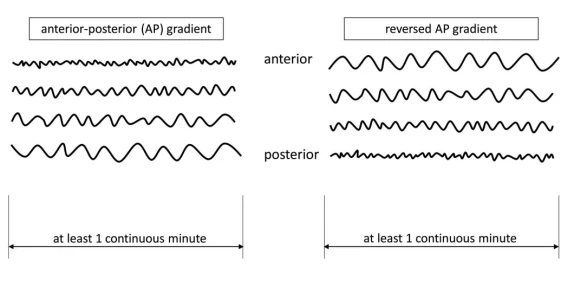
۳.۶ اثر نقص (Breach Effect)
۳.۷ تغییرات حالت
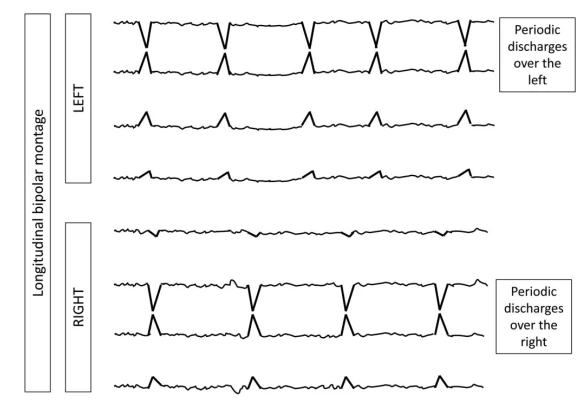
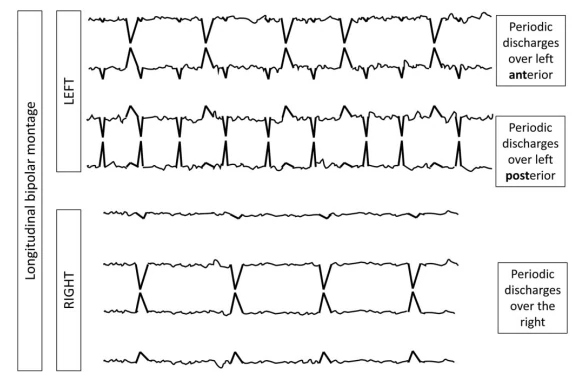
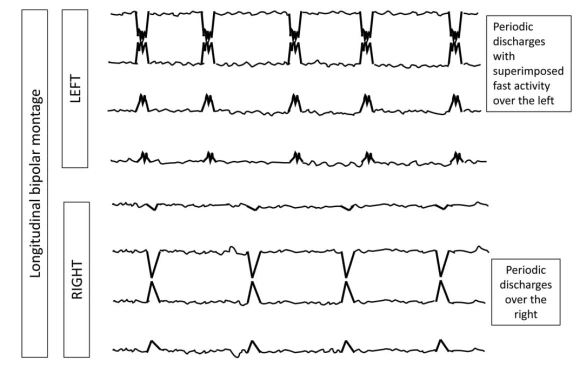
۴. الگوهای ریتمیک و پریودیک (RPPs)
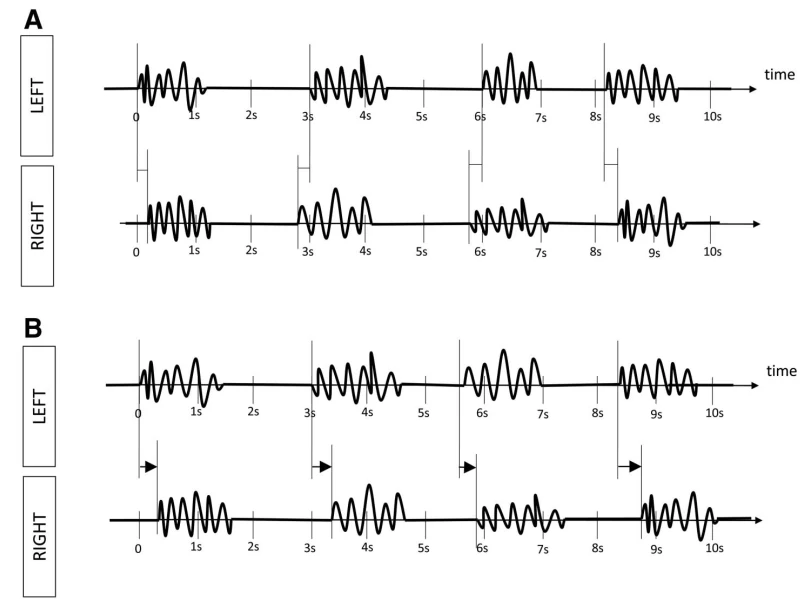
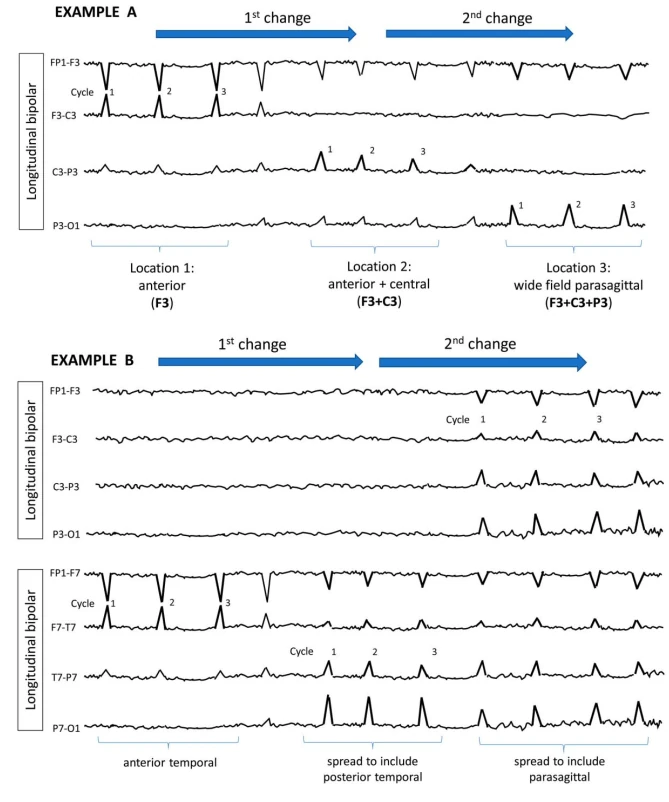
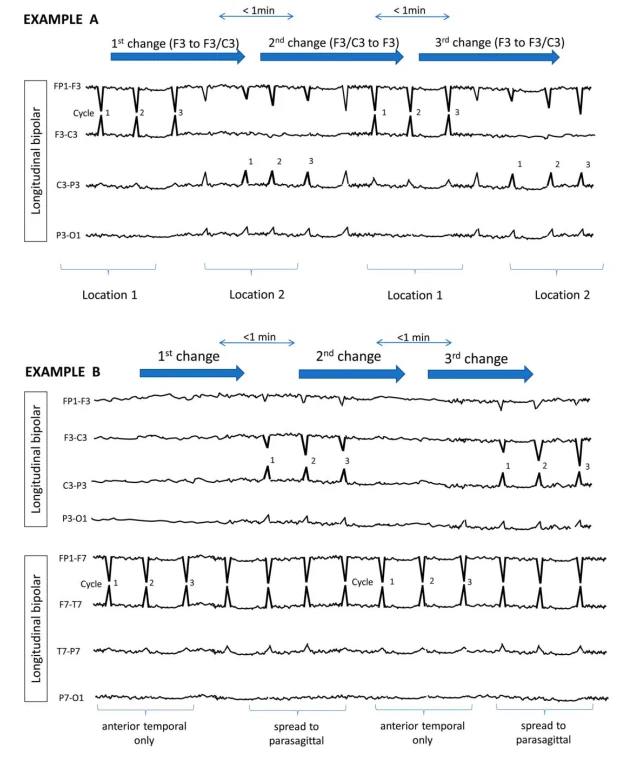
الگوهای ریتمیک و پریودیک (RPPs) الگوهای EEG حیاتی در بیماران تحت مراقبت ویژه هستند که اغلب با تشنجها یا آنسفالوپاتی مرتبطاند. این اصطلاحات RPPs را با استفاده از دو اصطلاح اصلی (توزیع و نوع الگو) و چندین اصلاحکننده برای توصیف دقیق ویژگیهای آنها دستهبندی میکند.
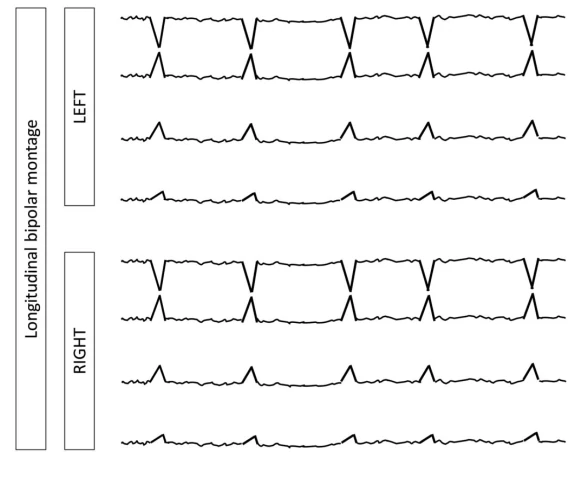
۴.۱ اصطلاح اصلی ۱: توزیع
ژنرالیزه (G)
الگوهای دوطرفه سینکرون و متقارن، اغلب با برتری فرونتال (مانند GPDs، GRDA).
لترالیزه (L)
یکطرفه یا دوطرفه اما با دامنه بالاتر مداوم در یک نیمکره (شامل الگوهای کانونی، منطقهای یا نیمکرهای).
دو طرفه مستقل (B)
دو الگوی لترالیزه غیرسینکرون، یکی در هر نیمکره (BIPDs).
یکطرفه مستقل (U)
دو الگوی غیرسینکرون در یک نیمکره (UIPDs).
چندکانونی (M)
حداقل سه الگوی لترالیزه مستقل، با حداقل یکی در هر نیمکره (MIPDs).
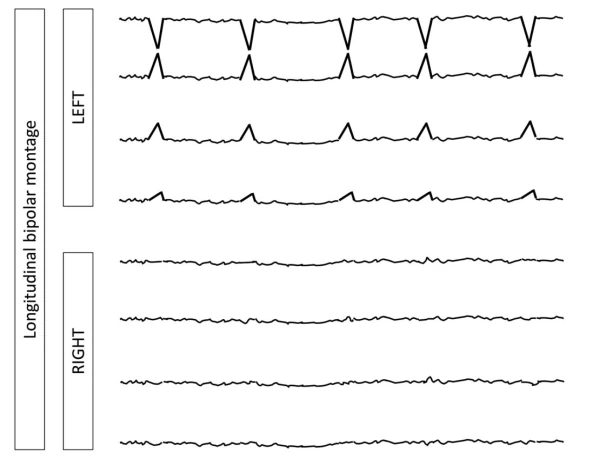
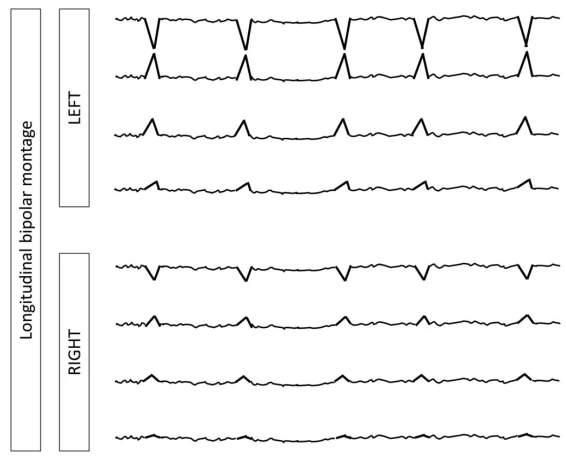
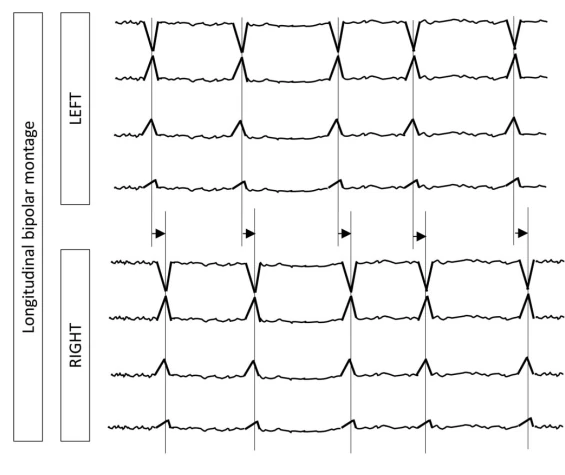
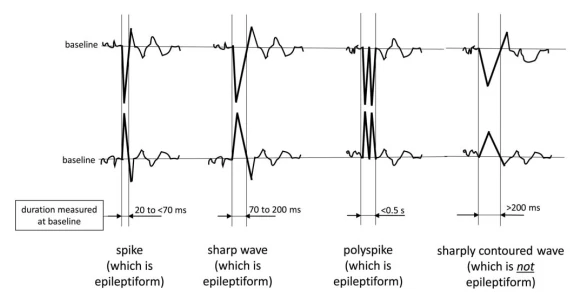
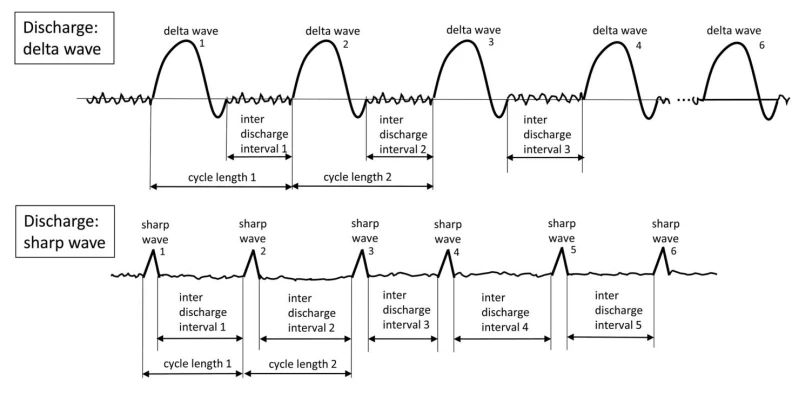
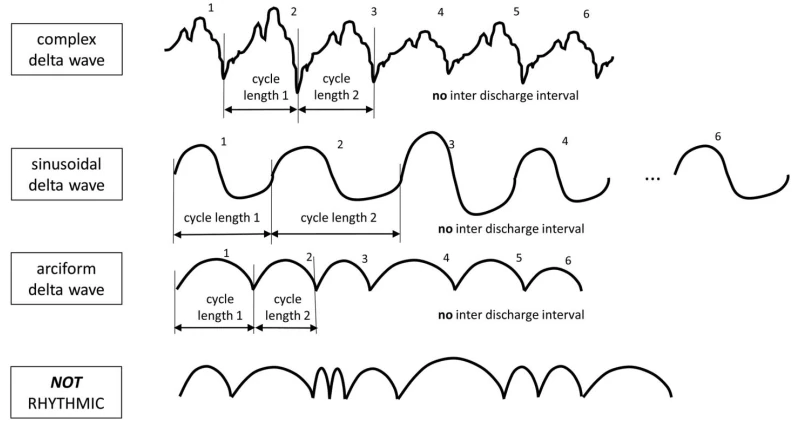
۴.۲ اصطلاح اصلی ۲: نوع الگو
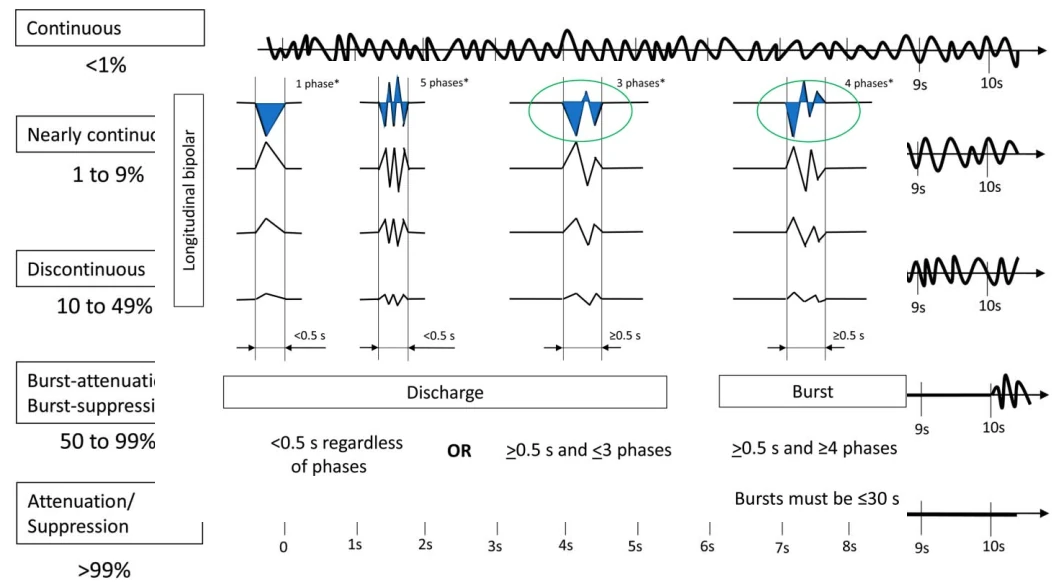
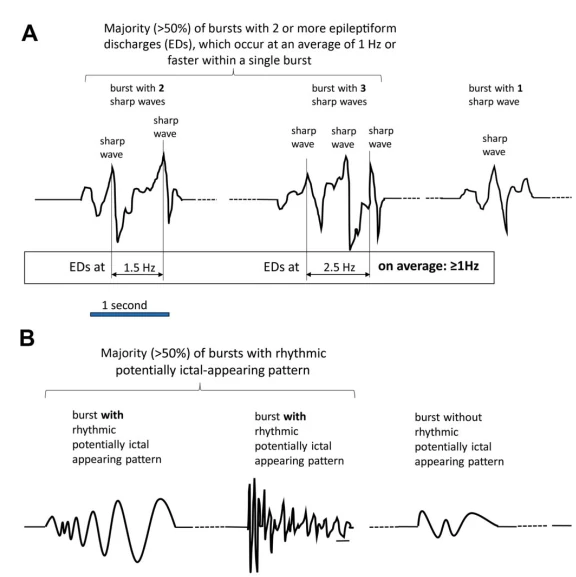
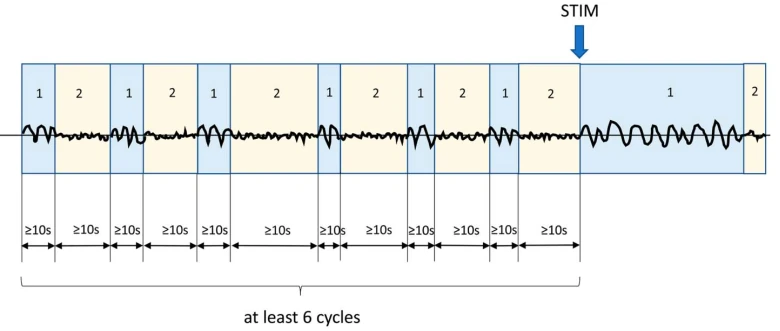
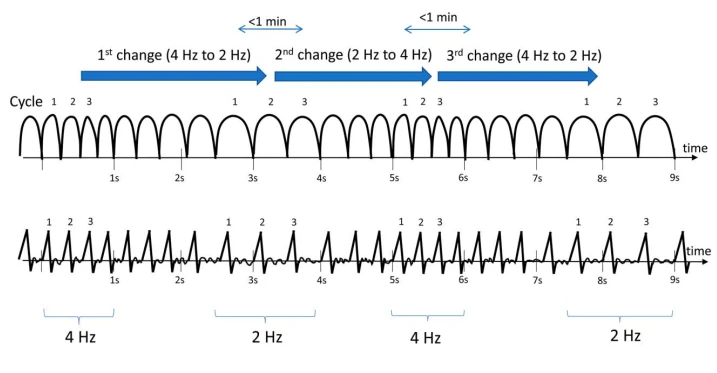
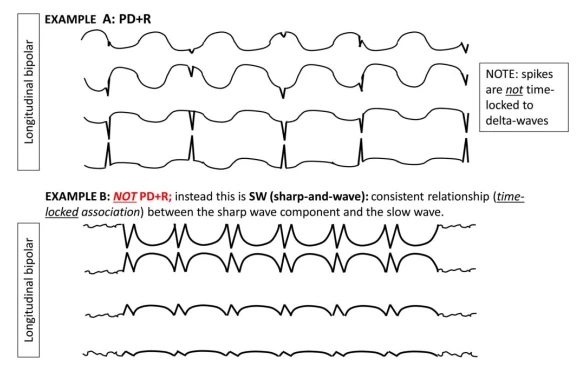
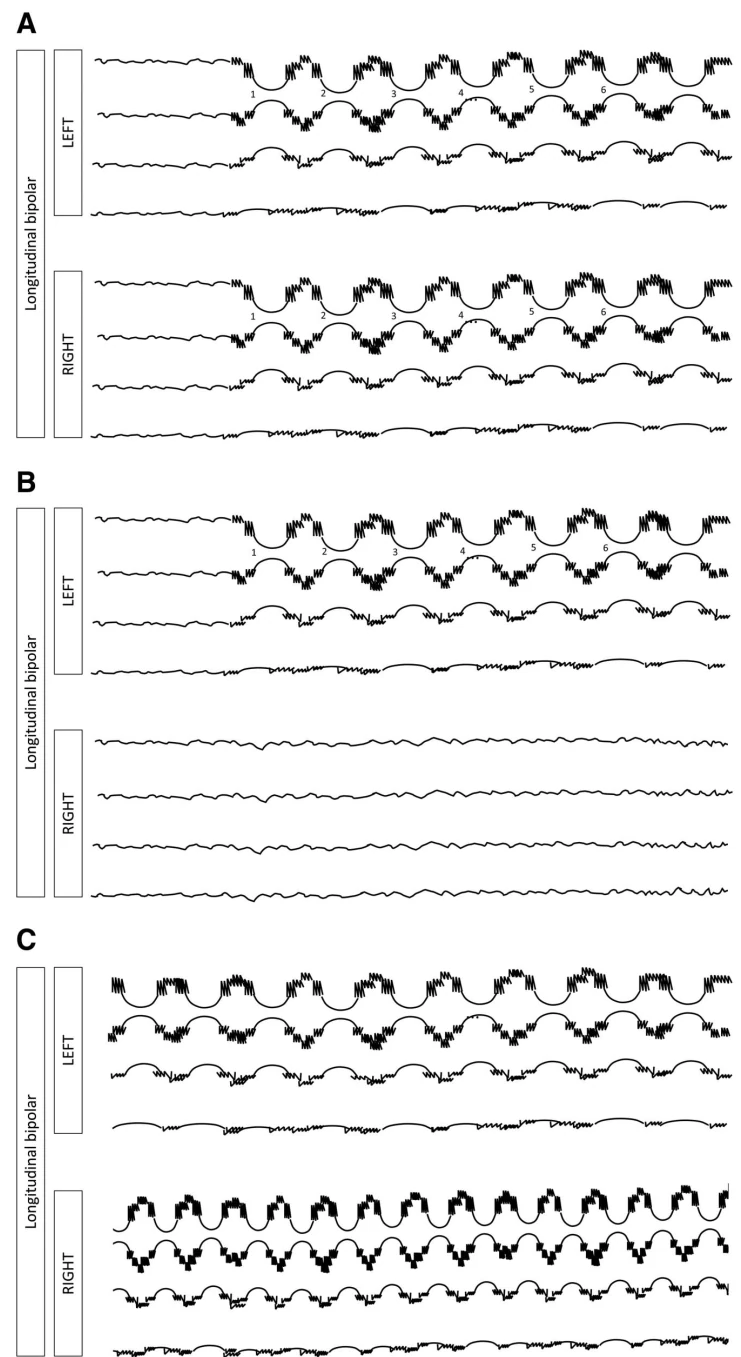
توجه: الگوها باید حداقل برای ≥6 سیکل ادامه یابند تا بهعنوان ریتمیک یا پریودیک شناخته شوند. اگر هم بهعنوان PDs و هم RDA واجد شرایط باشند، بهعنوان PDs+R کدگذاری میشوند.
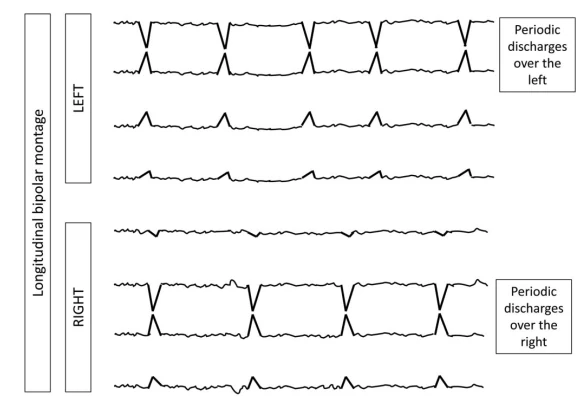
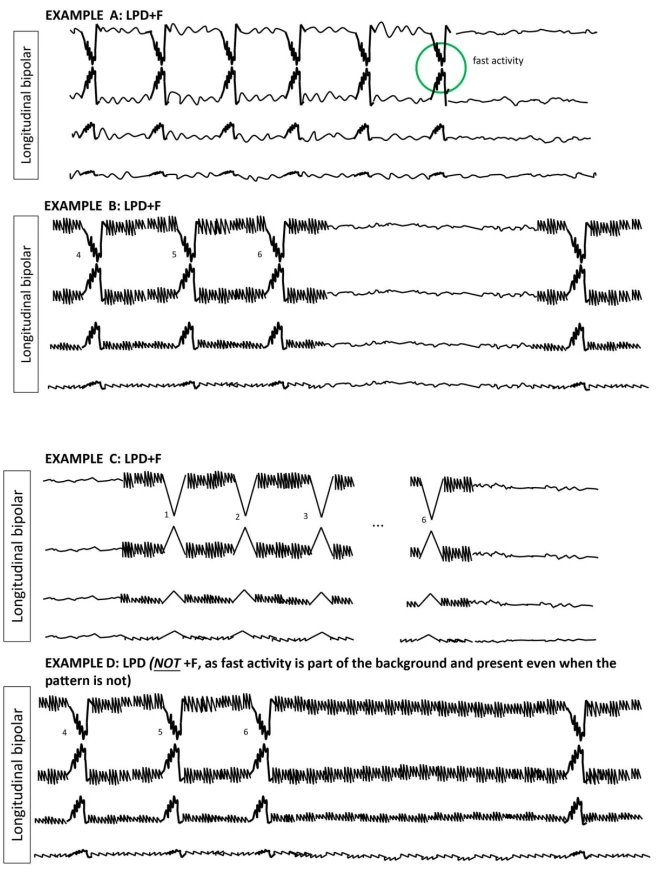
۴.۳ اصلاحکنندههای اصلی
جزئیات اصلاحکنندهها:
- - بسیار طولانی: ≥1 ساعت
- - طولانی: 10–59 دقیقه
- - متوسط: 5–9 دقیقه
- - کوتاه: 10–59 ثانیه
- - بسیار کوتاه: <10 ثانیه
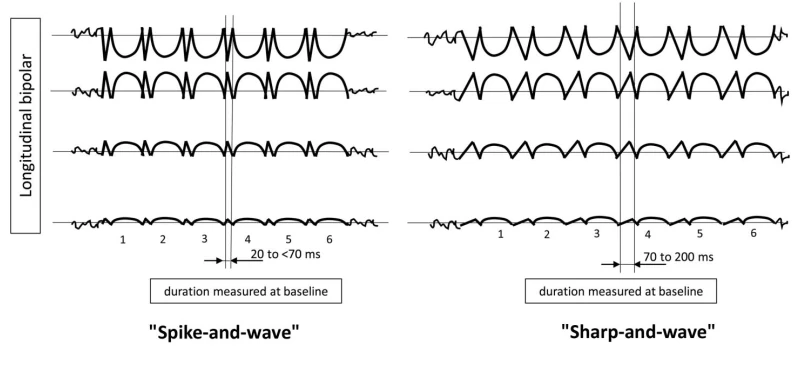
- - اسپایکی: <70 میلیثانیه
- - شارپ: 70–200 میلیثانیه
- - شارپ و اسپایکی: شیب تند اما بیشازحد طولانی برای اسپایکی
- - بلانت: صاف/سینوسی
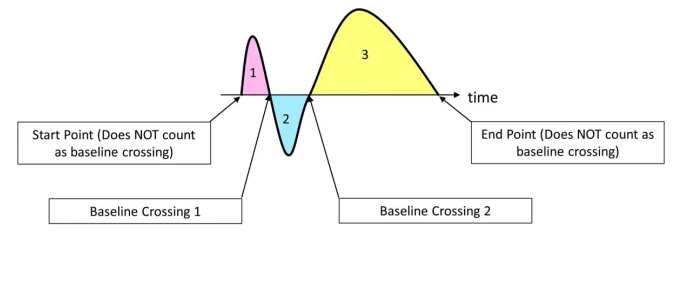
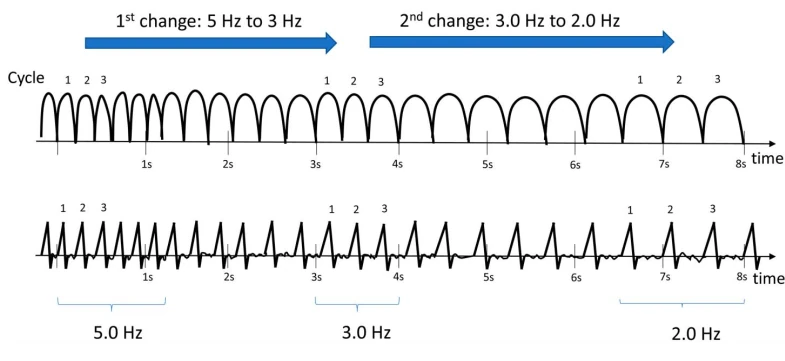
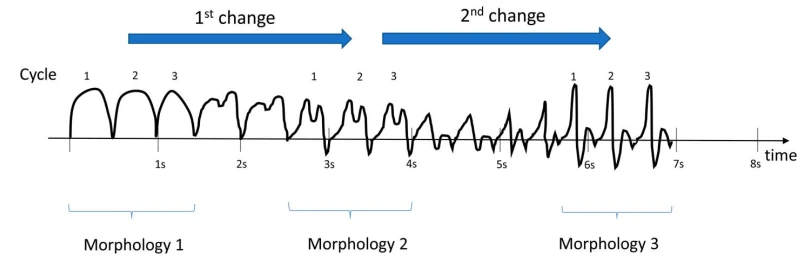
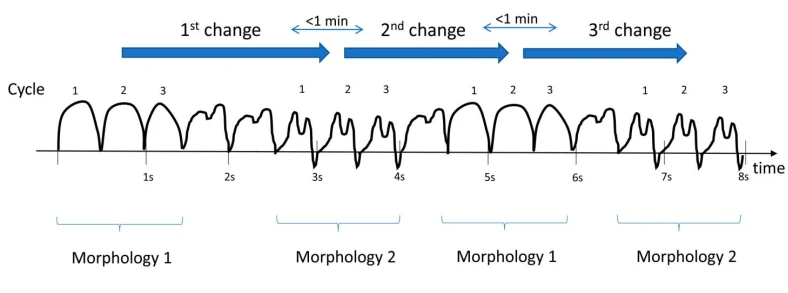
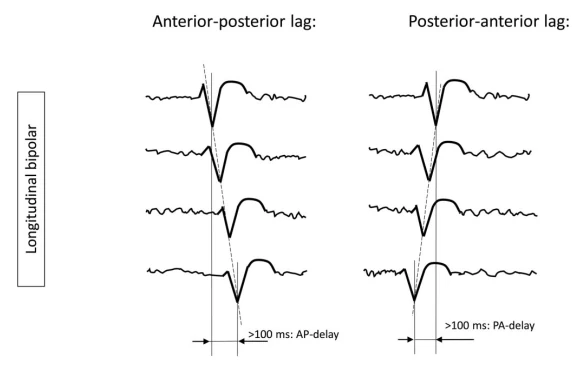
۴.۴ تکامل و نوسان
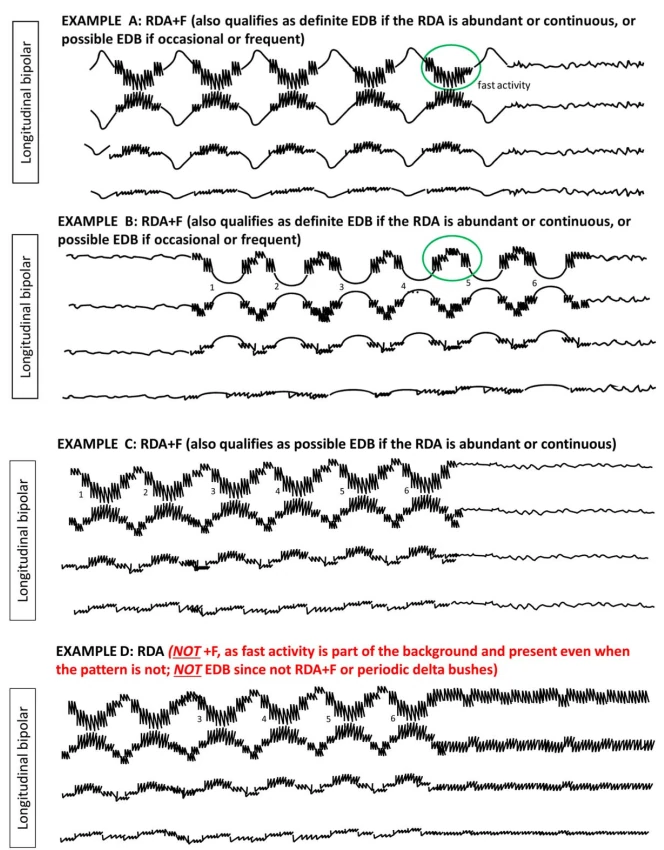
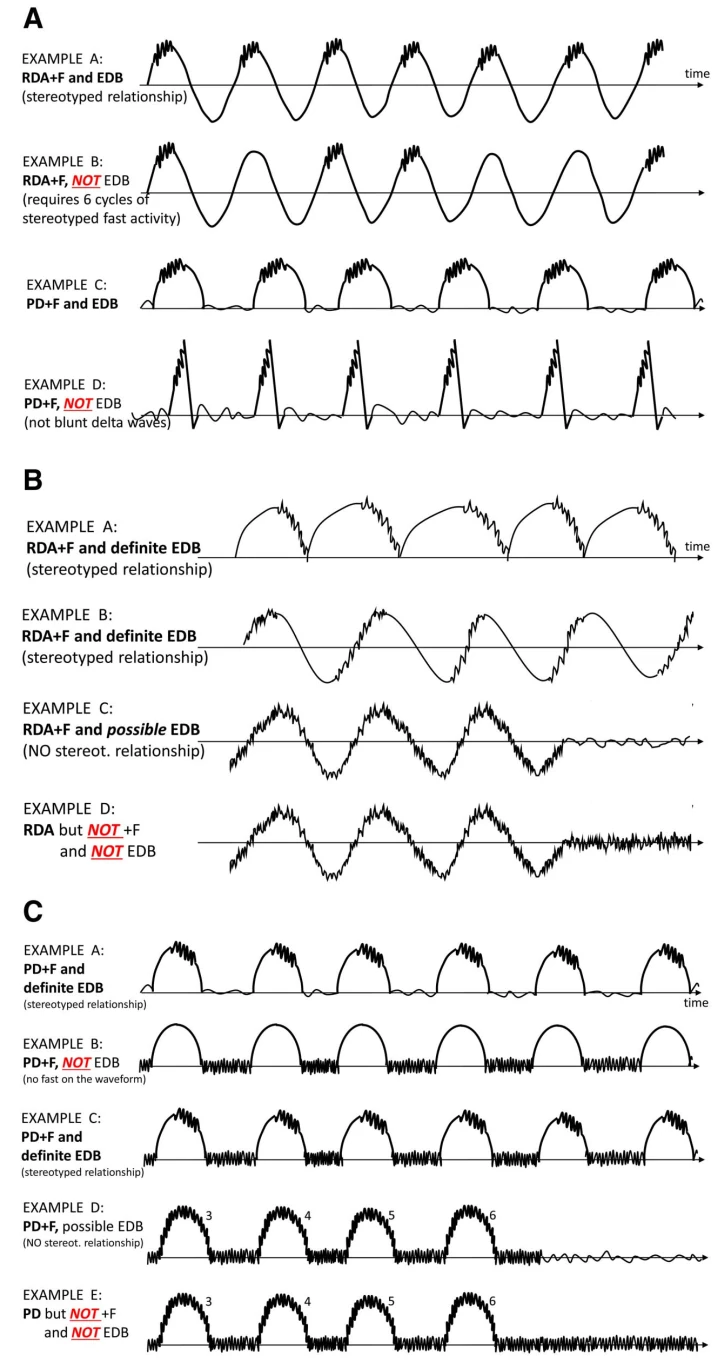
۴.۵ براش دلتای شدید (EDB)
- - ژنرالیزه (GEDB): GRDA + F فراوان/پیوسته
- - لترالیزه (LEDB): LRDA + F فراوان/پیوسته
- - دوطرفه مستقل (BIRDA): BIRDA + F فراوان/پیوسته
۵. تشنجهای الکتروگرافیک و الکتروکلیکی
این بخش تشنجها را بر اساس الگوهای EEG تعریف میکند و بین تشنجهای صرفاً الکتروگرافیک (ESz) و تشنجهایی با تظاهرات بالینی (ECSz) تمایز قائل میشود.
۵.۱ تشنج الکتروگرافیک (ESz)
الگوهایی که ≥10 ثانیه طول میکشند یا معیارهای خاص فرکانس/مدتزمان را برآورده میکنند (مثلاً >4 هرتز برای <10 ثانیه بهعنوان BIRDs شناخته میشود).
۵.۲ تشنج الکتروکلیکی (ECSz)
الگوهای EEG با:
توجه: ECSz میتواند <10 ثانیه باشد اگر همبستگی بالینی وجود داشته باشد.
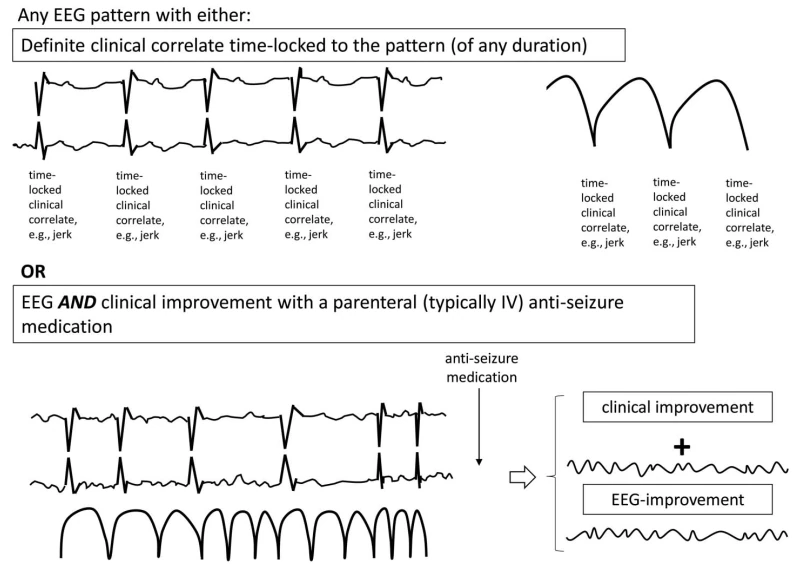
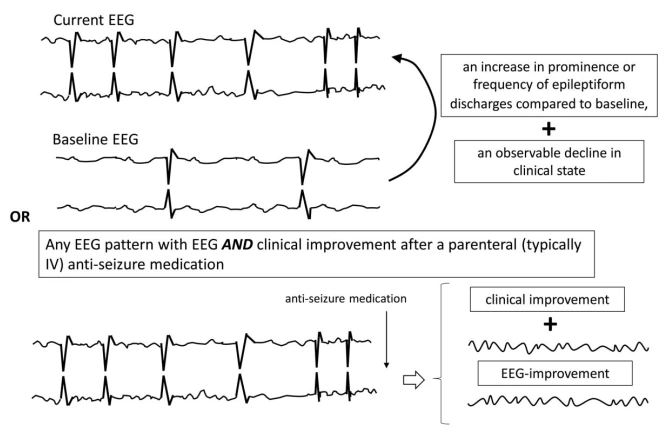
۶. پیوستار ایکتال-انترایکتال (IIC)
پیوستار ایکتال-انترایکتال الگوهایی را توصیف میکند که بهعنوان ESz یا ECSz واجد شرایط نیستند اما ممکن است به کاهش هوشیاری یا تشنجها کمک کنند، که اغلب نیاز به آزمایش درمانی با داروهای ضدتشنج دارند. این الگوها در پیوستاری بین فعالیت انترایکتال و ایکتال قرار دارند.
معیارهای IIC:
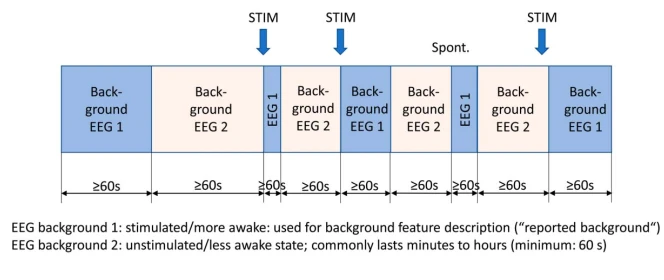
توجه: الگوهای IIC القاشده توسط محرک با پیشوند "SI-" مشخص میشوند.
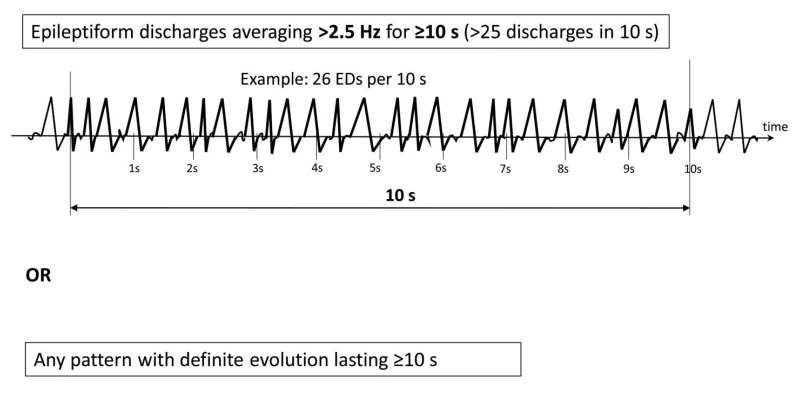
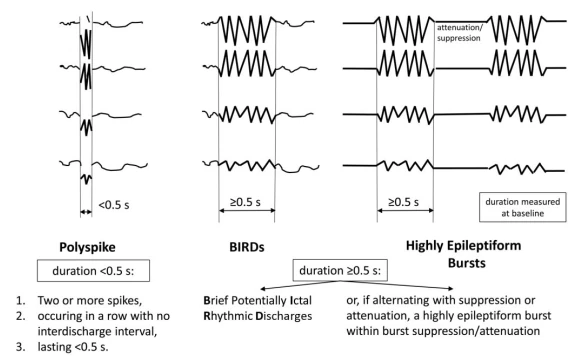
۷. دشارژهای ریتمیک بالقوه ایکتال کوتاه (BIRDs)
BIRDs الگوهای فعالیت سریع پاروکسیسمال کوتاه (<10 ثانیه) هستند که ممکن است خطر تشنج را نشان دهند.
معیارهای BIRDs:
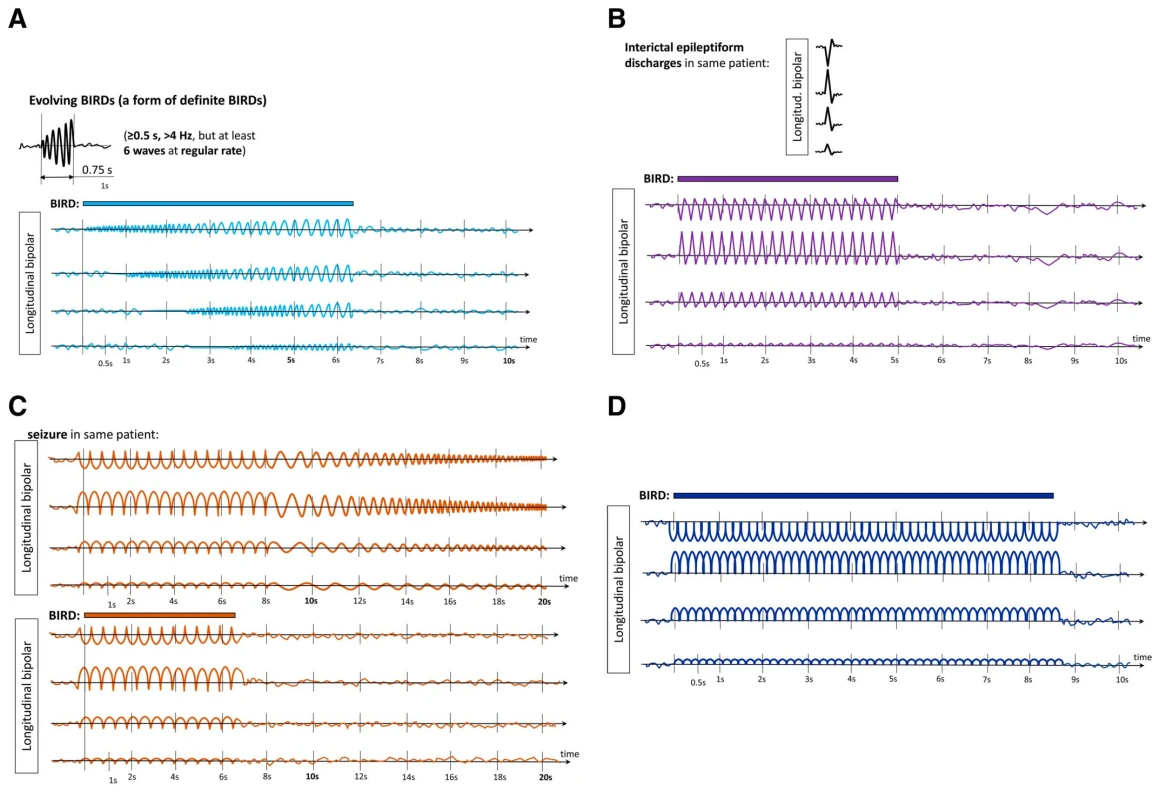

۸. الزامات گزارشدهی
این بخش استانداردهای حداقل برای گزارش یافتههای EEG در مراقبت بالینی را مشخص میکند تا ارتباط بهموقع با تیمهای بالینی اطمینان حاصل شود.
بررسی اولیه
30–60 دقیقه اول EEG (استاندارد یا روتین) باید بهسرعت بررسی و گزارش شود.
گزارشهای روزانه
حداقل یک گزارش کتبی در هر 24 ساعت، با گزارشهای اضافی برای تغییرات قابلتوجه.
ارتباط
بهروزرسانی به تیم بالینی حداقل دو بار در روز، مگر اینکه EEG بهطور غیرمعمول پایدار باشد.
۹. بار الگو و تشنج
این بخش معیارهایی را برای کمیسازی حضور الگوهای EEG و تشنجها در طول زمان تعریف میکند.
